אנטיביוגרמה: איך זה נעשה ואיך להבין את התוצאה

תוֹכֶן
- איך מכינים את האנטיביוגרמה
- אורוקולציה עם אנטיביוגרמה
- איך לפרש את התוצאה
- מדוע יש צורך לזהות את האנטיביוטיקה הנכונה?
האנטיביוגרמה, המכונה גם בדיקת רגישות מיקרוביאלית (TSA), היא בדיקה שמטרתה לקבוע את רגישות ופרופיל העמידות של חיידקים ופטריות לאנטיביוטיקה. באמצעות תוצאת האנטי-ביוגרמה יכול הרופא לציין איזה אנטיביוטיקה היא המתאימה ביותר לטיפול בזיהום של האדם ובכך להימנע משימוש באנטיביוטיקה מיותרת שאינה נלחמת בזיהום, בנוסף למניעת הופעת עמידות.
בדרך כלל האנטיביוגרמה מתבצעת לאחר זיהוי מיקרואורגניזמים בכמויות גדולות בדם, בשתן, בצואה וברקמות. לפיכך, על פי פרופיל המיקרואורגניזם והרגישות, הרופא יכול להצביע על הטיפול המתאים ביותר.
איך מכינים את האנטיביוגרמה
לצורך ביצוע האנטי-ביוגרמה יבקש הרופא לאסוף חומר ביולוגי כגון דם, שתן, רוק, ליחה, צואה או תאים מהאיבר המזוהם על ידי מיקרואורגניזמים. דגימות אלה נשלחות למעבדה למיקרוביולוגיה לצורך ניתוח וטיפוח במדיום תרבית המעדיף צמיחה של חיידקים או פטריות.
לאחר הצמיחה, המיקרואורגניזם מבודד ונתון לבדיקות זיהוי כדי להגיע למסקנה של המיקרואורגניזם האחראי לזיהום. לאחר הבידוד, האנטיביוגרמה מתבצעת גם כך שידוע על רגישות ופרופיל ההתנגדות של המיקרואורגניזם שזוהה, מה שניתן לעשות בשתי דרכים:
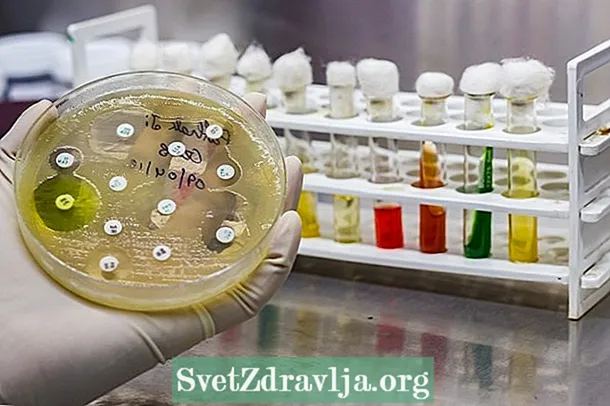
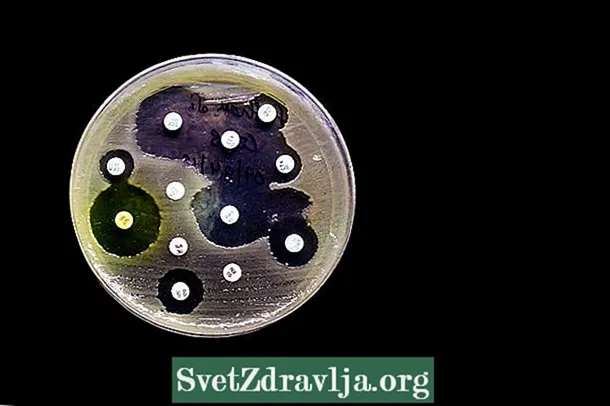
- אנטיביוגרמה דיפוזיה אגר: בהליך זה דיסקי נייר קטנים המכילים אנטיביוטיקה שונה מונחים על צלחת עם מדיום תרבית מתאים לצמיחת החומר המדבק. אחרי יום עד יומיים בתנור, אתה יכול לראות אם אתה שומע צמיחה סביב הדיסק או לא. בהיעדר צמיחה נאמר כי המיקרואורגניזם רגיש לאנטיביוטיקה ההיא, הנחשב המתאים ביותר לטיפול בזיהום;
- אנטיביוגרמה מבוססת דילול: בהליך זה יש מיכל עם מספר דילולים של אנטיביוטיקה במינונים שונים, שם ממוקמים המיקרואורגניזמים שאותם יש לנתח, ונקבע הריכוז המעכב המינימלי (CMI) של האנטיביוטיקה. המיכל בו לא נצפתה גידול מיקרוביאלי תואם למינון האנטיביוטיקה שיש להשתמש בו בטיפול, מכיוון שהוא מנע את התפתחות המיקרואורגניזם.
כיום במעבדות, האנטיביוגרמה מתבצעת על ידי ציוד הבודק עמידות ורגישות. הדו"ח שפרסם הציוד מודיע לאילו אנטיביוטיקה החומר המדבק היה עמיד בפני ואלו יעילים במאבק במיקרואורגניזם ובאיזה ריכוז.
אורוקולציה עם אנטיביוגרמה
זיהום בדרכי השתן הוא אחד הזיהומים השכיחים ביותר בקרב נשים, ובעיקר אצל גברים. מסיבה זו מקובל שרופאים מבקשים בנוסף לבדיקת שתן מסוג 1, ה- EAS ותרבית השתן המלווה באנטי-ביוגרמה. באופן זה, הרופא מסוגל לבדוק האם חל שינוי כלשהו בשתן המעיד על בעיות בכליות, באמצעות EAS, והימצאותן של פטריות או חיידקים בדרכי השתן העשויים להצביע על זיהום, באמצעות תרבית שתן.
אם אומת נוכחות של חיידקים בשתן, האנטיביוגרמה מתבצעת בהמשך כדי שהרופא יוכל לדעת איזה אנטיביוטיקה מתאימה ביותר לטיפול. עם זאת, במקרה של זיהומים בשתן, מומלץ להשתמש באנטיביוטיקה רק כאשר לאדם יש תסמינים כדי למנוע התפתחות עמידות מיקרוביאלית.
להבין כיצד נוצרת תרבית שתן.
איך לפרש את התוצאה
התוצאה של האנטיביוגרמה יכולה לארוך כ3 עד 5 ימים והיא מתקבלת על ידי ניתוח ההשפעה של אנטיביוטיקה על צמיחתם של מיקרואורגניזמים. האנטיביוטיקה המעכבת צמיחה מיקרוביאלית היא זו המצוינת לטיפול בזיהום, אך אם קיימת צמיחה, הדבר מעיד על כך שהמיקרואורגניזם המדובר אינו רגיש לאותו אנטיביוטיקה, כלומר עמיד.
את התוצאה של האנטיביוגרמה יש לפרש על ידי הרופא, השומר על ערכי ריכוז המעכב המינימלי, הנקרא גם CMI או MIC, ו / או בקוטר הילה העיכוב, בהתאם לבדיקה שבוצעה. ה- IMC תואם את הריכוז המינימלי של אנטיביוטיקה המסוגל לעכב צמיחה חיידקית ועומד בתקנים של מכון התקנים הקליניים והמעבדה, CLSI, ועשוי להשתנות בהתאם לאנטיביוטיקה הנבדקת ולמיקרואורגניזם שזוהה.
במקרה של אנטיביוגרמת דיפוזיה של אגר, כאשר ניירות המכילים ריכוזים מסוימים של אנטיביוטיקה מונחים במדיום התרבות עם המיקרואורגניזם, לאחר דגירה של כ- 18 שעות ניתן לתפוס נוכחות או לא של הילות עיכוב. מגודל קוטר ההילות ניתן לוודא האם המיקרואורגניזם אינו רגיש, רגיש, ביניים או עמיד בפני האנטיביוטיקה.
יש לפרש את התוצאה גם על סמך קביעת CLSI, הקובעת כי למבחן הרגישות של אי קולי לאמפיצילין, למשל, הילה עיכוב קטנה או שווה ל- 13 מ"מ היא אינדיקציה לכך שהחיידק עמיד בפני האנטיביוטיקה וכי הילה השווה ל -17 מ"מ או גדולה יותר מעידה על כך שהחיידק רגיש. למידע נוסף על התוצאה של תרבית שתן באמצעות אנטיביוגרמה.
לפיכך, על פי התוצאה של האנטיביוגרמה, הרופא יכול לציין את האנטיביוטיקה היעילה ביותר למלחמה בזיהום.
מדוע יש צורך לזהות את האנטיביוטיקה הנכונה?
השימוש באנטיביוטיקה שאינם מתאימים ויעילים למיקרואורגניזם מעכב את החלמתו של האדם, מטפל בחלקו בזיהום ומעדיף פיתוח מנגנוני עמידות מיקרוביאלית, מה שמקשה על הטיפול בזיהום.
מאותה סיבה, חשוב מאוד לא להשתמש באנטיביוטיקה ללא הנחיית הרופא וללא צורך, מכיוון שהדבר עלול בסופו של דבר לבחור במיקרואורגניזמים עמידים יותר לאנטיביוטיקה, וכך לצמצם את האפשרויות של תרופות להילחם בזיהומים.